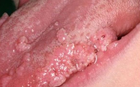
Вирусные бородавки — это доброкачественные новообразования кожи или слизистых оболочек вирусной природы доброкачественного характера. Причиной появления является вирус папилломы человека. Вид и локация образований зависят во многом от штамма вируса, однако один и тот же тип могут провоцировать одни и те же возбудители. Гарантированно очистить организм от вируса удаётся редко, однако в подавляющем большинстве случаев лечение его внешних проявлений даёт устойчивые положительные результаты. Несмотря на то, что внешне бородавки легко узнать человеку, не имеющему медицинского образования, диагностика необходима с целью достоверного определения конкретного штамма, т.к. некоторые из них способны увеличить риск онкозаболеваний. Лучшая профилактика — соблюдение личной гигиены и поддержание иммунитета на высоком уровне.
Папиллома — собирательное название для доброкачественных опухолевидных образований на коже или слизистых в виде «сосочка» из соединительной ткани, покрытого слоем эпителия. Папилломы — не обязательно бородавки, могут быть и другие новообразования, не вызванные данным вирусом.
Папула — узелок или уплотнение, также не является однозначным определением вирусных бородавок.
Кондилома — доброкачественное новообразование, которое вызвано онкогенными типами вируса папилломы человека, следовательно, несущее в себе риск дальнейшего перерождения в раковую опухоль.
Оглавление:
Причина появления
Причина появления (этиология) — вирус папилломы человека (ВПЧ). Есть более 120 типов этого возбудителя. Вирусные бородавки чаще вызываются штаммами 1, 2, 3, 4, 7, 10, 27, 28, а также ряд других типов ВПЧ.
Возбудитель попадает в организм через ссадины и другие мелкие повреждения кожи, и может сохраняться в латентном (спящем) состоянии в толще слизистых оболочек или в тканях эпидермиса месяцы и годы. Данный вирус не попадает в кровь, поэтому обнаружен там быть не может.
При благоприятных условиях происходит его активизация: он встраивается в геном клеток кожи и они начинают развиваться неправильно, формируя тело вирусной бородавки.
Факторами риска, способствующими к развитию вируса, могут быть:
- переохлаждение;
- стрессы сильные или хронические;
- тяжелые болезни;
-
инфекционные заболевания,
в т. ч. уже перенесённые; - ношение тесной обуви, в том числе из ненатуральных воздухонепроницаемых материалов, потливость ног;
- нарушение обмена веществ, гормонального фона;
- потертости на коже, микротравмы.
Это ведет к снижению общего или местного иммунитета и активизации вируса.
Виды и клинические признаки вирусных бородавок
Главный клинический признак вирусных бородавок — образование одной или нескольких папул на коже и слизистых. Папиллома (или папула) — это узелок диаметром несколько миллиметров, без жидкостного содержимого, возникающий в поверхностных слоях кожи. Растет медленно, рядом могут появляться новые папулы.
Все вирусные бородавки классифицируют по локализации и/или форме образований (нажмите на изображение, чтобы увеличить его):
| Изображение | Описание |
|---|---|
|
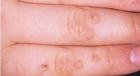
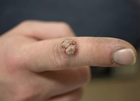
Вульгарные бородавки. Появляются на тыле стоп и кистей. Безболезненные папулы размером 1–5 мм. Развиваются в любом возрасте. Причиной появления этого вида является заражение ВПЧ 2, 4, 26, 27, 29 или 57 типа. |
|
|
Этот вид бородавок появляется вследствие заражения вирусом 1, 2 или 4 типов. |
|
|
Плоские бородавки. На предплечьях, кистях, на лице и шее чаще всего у детей и подростков (поэтому второе название этого вида — юношеские) — плоские папулы телесного, но более тёмного цвета, на 1 мм возвышающиеся над нормальной кожей. Безболезненные. Данный вид бородавок провоцирует ВПЧ 3, 10, 28 и 49 типов. |
|
|
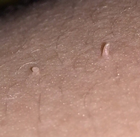
Нитевидные бородавки. Локализуются на коже лица, шеи, туловища, и представляют собой выросты 1–3 мм телесного или желтоватого цвета. Могут вырастать до 6 мм в высоту. Отличительная черта — тонкая «ножка». Чаще всего появляется у людей после 40 лет. Причиной возникновения этого вида вирусных бородавок является вирус папилломы человека 2 и 7 типов. |
|
|
Бородавки «мясников». Бородавчатые разрастания по типу «цветной капусты» на тыле кистей и пальцев рук. Часто возникают у работников мясного производства (отсюда и название). За этот вид бородавок отвечает ВПЧ 7 типа. |
|
|
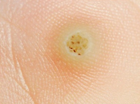
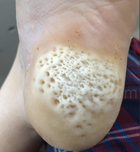
Мозаичные бородавки. Множественные очаги гиперкератоза (то есть утолщения кожи по типу сухих мозолей) на ладонях и подошвах, покрытые трещинами. Как правило, вызваны 2 и 4 типом папилломавируса. |
|
|
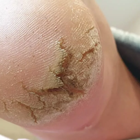
Кистозные вирусные бородавки. На подошвах — гиперкератоз с трещинами, если вскрыть такой очаг — появляется творожистое содержимое. Причина образования данного вида патологии — ВПЧ 60 типа. |
|
|
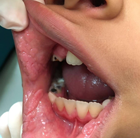
Фокальная эпителиальная гиперплазия (болезнь Хека). На губах и слизистой ротовой полости — папулы 1–5 мм, сливаются в группы. Этот вид провоцируют 13 и 32 типы вируса. Болеют только некоторые этнические группы: в частности обнаружен у североамериканских аборигенов.
Возможна спонтанная регрессия папул без |
|
|
Верруциформная эпидермодисплазия (другое название — бородавчатая эпидермодисплазия). Локализацуются в виде скоплений на коже лица и конечностей, где сначала появляются плоские папулы и пигментные пятна, сливающиеся в группы.
Первопричиной является мутация в хромосоме 17q25 генов EVER1 и EVER 2, Некоторые из групп бородавчатых образований склонны к озлокачествлению за счёт инфицирования онкогенными типами ВПЧ. Поэтому людям, страдающим данным заболеванием следует периодически обрачаться к врачам за диагностикой на предмет онкологии по поводу бородавок. |
|
|
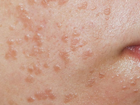
Себорейный кератоз (старческие бородавки). Образуется повсеместно, но чаще всего на кожных покровах туловища, шеи и головы. Может встречаться и в области гениталий, но при этом отличаются по типу возбудителя и непосредственной локализации от аногенитальных бородавок. Вопреки своему второму названию встречается не только у пожилых, зафиксирован возрастной интервал от 15–30 лет и старше. Причиной развития данного вида бородавок (кератом) вне области гениталий отвечает доброкачественная пролиферация незрелых кератиноцитов на стадии базалоидных элементов. ВПЧ 6 и 55 типов, как фактор возникновения выявляется, как правило, только при аногенитальной локализации. Этот вид бородавок, как правило, немного отличается от соседних участков кожи более тёмным цветом. Иногда развиваются в тканях родинок. От остальных видов отличаются тем, что их поверхность испещрена камедоноподобными отверстиями. Имеют округлые чёткие формы, размер — от нескольких миллиметров до 4–5 см. ВПЧ 6 типа является онкогенным, поэтому следует более основательно подойти к лечению данного вида бородавок. |
|
|
Остроконечные кондиломы (другое название — аногенитальные, или венерические бородавки) — папулы, напоминающие ворсинки Обычно локализуются в области внутреннего листка крайней плоти у мужчин, наружного отверстия мочеиспускательного канала, в промежности или анальной зоне — у мужчин и женщин. В ротовой полости, а также на языке встречаются крайне редко.
Причиной появления этого вида бородавок является 6, 11, 16 или 18 тип вируса. Крайне заразен, в результате чего легко передаётся не только половым, но и бытовым путём. Это наиболее опасный вид бородавок, |
Диагностика
Диагноз ставит
Если речь идёт о бородавках, вызванных неонкогенными типами вируса, то для постановки диагноза достаточно осмотра, кровь на ВПЧ не исследуется. В противном случае в целях диагностики проводятся следующие виды исследований:
- Дерматоскопический скрининг с помощью специального аппарата, дерматоскопа. Исследуются все типы родинок. Имеет смысл проводить дерматоскопию с целью ранней диагностики: когда, например, родинка имеет явно патологический характер, видимый невооружённым глазом, в таком исследовании уже нет нужды.
-
Проба с раствором 5% уксусной кислоты. При таком воздействии папилломы, вызванные
каким-либо типом данного вируса, бледнеют и приобретают сероватый оттенок, а также на них появляется характерный капиллярный рисунок. - ПЦР для определения типа вируса.
- При подозрении на озлокачествление аногенитальных кондиломы проводятся исследования нетипичных выделений из влагалища или прямой кишки, УЗИ органов брюшной полости и малого таза, рентгенография, колоноскопия, кольпоскопия.
В зависимости от того, выявлен ли риск онкологии, к диагностике и лечению могут подключаться, помимо дерматовенеролога, также гинеколог (или уролог) и онколог.
Лечение бородавок
Лечение проходит у
В борьбе с вирусными бородавами есть два направления: удаление (деструкция) данных новообразований и иммунная терапия для борьбы с вирусом.
Задача врача не стоит в полном удалении ВПЧ из организма, поскольку возбудитель все равно может войти в латентную форму и многие годы находиться в спящем состоянии в коже. Задача — удалить бородавки, поскольку в их толще скапливаются вирусы.
Иммунная терапия
Если бородавки одиночные, достаточно удаления. Если множественные, на разных участках тела, необходимо подключать иммунные препараты (например, изопринозин в таблетках). Изопринозин стимулирует активность
Срок лечения изопринозином индивидуален, в среднем 2–4 недели. При рецидивах — повторный курс. Дозировка: взрослым — по 2 таблетки 3 раза в день. Детям — зависит от массы тела.
Очень редко, в случае упорных рецидивов при выявленном иммунодефиците проводится лечение в виде подкожных инъекций препаратами интерферона.
Инвазивное (местное) лечение
Местное лечение вирусных бородавок предполагает такие методы:
- Криодеструкция (замораживание). Наиболее предпочтительный метод у детей. Врач производит аппликацию жидким азотом, после чего происходит холодовой некроз бородавки, в дальнейшем корочка отпадет и рана затянется здоровой кожей в течение 2 недель. Часто необходима повторная обработка через 3–5 дней.
- Сургитрон (радиохирургия). Аппарат испускает радиоволну, разрушаются ткани образования, затем корочка отпадет и рана заживет. Процедуру делают под местной анестезией. Наиболее эффективный метод у взрослых.
- Лазер. Происходит «выпаривание» ткани бородавки. Также необходима анестезия. Заживление также под корочкой.
-
Электрокоагуляция. Наименее предпочтительный метод,
т. к. больше площадь ожога окружающих тканей. Анестезия и заживление раны — точно такое же. - Хирургическое лечение путём иссечения тела бородавки и небольшого участка прилегающих здоровых тканей. Показано, если тело папулы более 1 сантиметра, либо есть подозрение на присутствие раковых клеток.
Химические методы лечения
Химические методы лечения используются только у взрослых:
- Комбинация кислот или щелочей: солкодерм, суперчистотел, колломак, дуофилм.
- Фенолсодержащие препараты: веррукацид, ферезол.
- 40% перекись водорода (препарат «Эската»). Однократная обработка представляет собой 4 аппликации по 1 минуте с небольшим перерывом. Такой метод часто применяется при лечении себорейного кератоза, за исключением случаев, когда он локализован в области гениталий или преанальной зоны.
- Другие: ляпис (нитрат серебра), вартокс (мочевина).
- Пластырь «Салипод» (салициловая кислота). Размягчается кожа, после чего бородавку можно срезать. Используется как подготовка к другим методам удаления.
Профилактика появления
Профилактика появления вирусных бородавок заключается в следующем:
- Личная гигиена, снижающая риск попадания возбудителя на кожу
- Для предотвращения активизации вирусов в коже — укрепление иммунитета естественными методами, ведение ЗОЖ.
-
Ношение свободной теплой обуви,
х/б носков, лечение потливости ног.
Специальной вакцины против бородавок нет, однако существует ряд вакцин против ВПЧ основных опасных онкогенных типов. Такие вакцины ещё называются противораковыми, или онколитическими:
- Гардасил. Воздействует на типы 6, 11, 16 и 18. Рекомендована для детей и подростков обоих полов от 9 до 17 лет, а также для женщин 18–26 лет. Целью вакцинации является профилактика возникновения рака шейки матки, остроконечных кондилом, патологий канала шейки матки.
- Церварикс. Активна в отношении ВПЧ 16 и 18 типов. Также показана в целях профилактики рака шейки матки, для предупреждения заражения вирусом папилломы человека различных типов.
Вакцинация осуществляется в виде внутримышечных инъекций в 3 этапа. На данный момент не признана в качестве 100% защиты от заражения вирусом.
-
Родительская категория: ЗаболеванияОбновлено: 30 июня 2022Просмотров: 6406